Развитие панкреатита – это серьезная проблема для человека, воспалительный процесс в тканях поджелудочной железы требует особого подхода.
Панкреатит – воспаление поджелудочной железы. Это небольшой орган позади желудка, рядом с начальной частью тонкого кишечника – двенадцатиперстной кишкой.
На поджелудочную железу возложено две основных функции: синтезирует инсулин с глюкагоном, плюс вырабатывает пищеварительные соки с активными ферментами, которые помогают переваривать пищу.
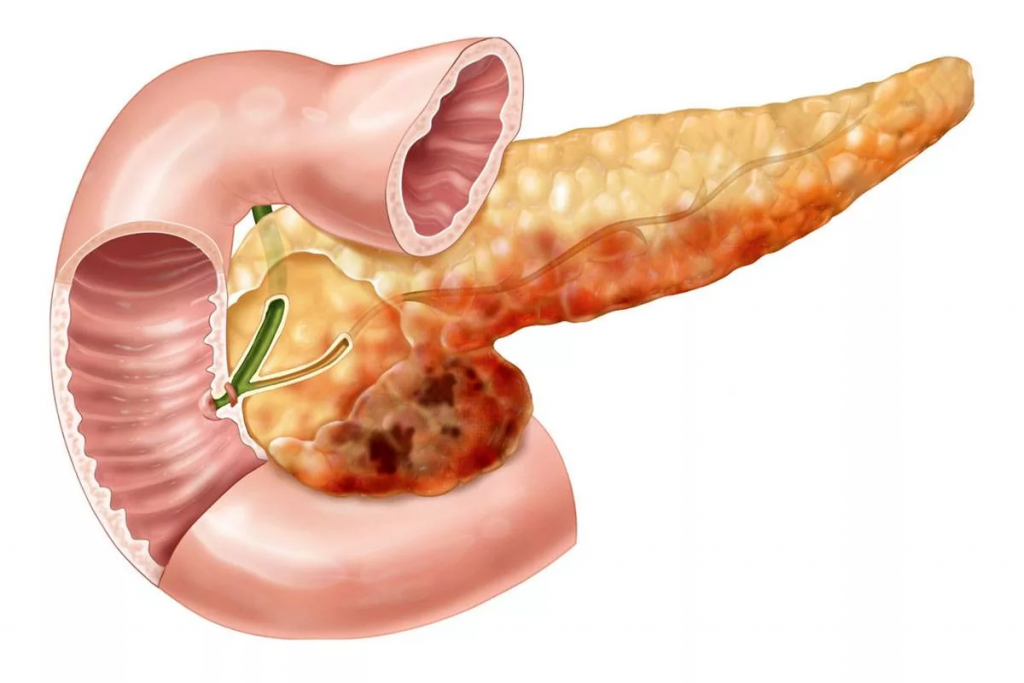
Эти ферменты поступают в кишечник под действием нервных импульсов. Панкреатит возникает, когда ферменты повреждают поджелудочную железу, что вызывает воспаление.
Возможен как острый, так и хронически протекающий панкреатит, симптомы и лечение у взрослых существенно отличаются, и нужны разные подходы в диагностике. Но важно знать – любая форма серьезна и может привести к осложнениям.
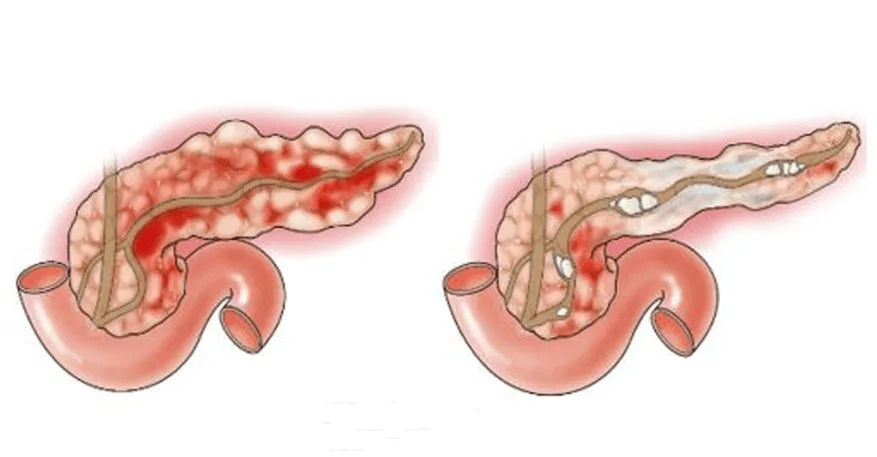
Острый панкреатит: характерные особенности
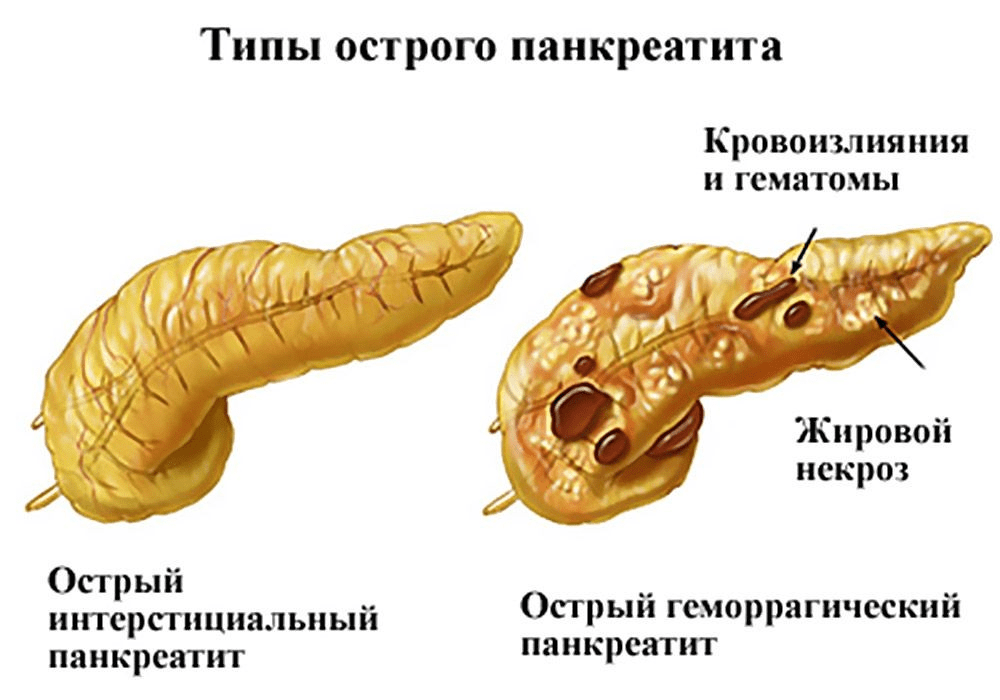
Острый панкреатит возникает внезапно и является кратковременным состоянием. Большинство людей с острым панкреатитом выздоравливают при правильном лечении, симптомы стихают через несколько дней.
У некоторых людей может быть более тяжелая форма острого панкреатита, которая требует длительного пребывания в больнице, а иногда – и оперативного вмешательства.
Хронический панкреатит: необратимые изменения
Хронический панкреатит – это длительное, прогрессирующее состояние. Поджелудочная железа постепенно повреждается все сильнее и сильнее, симптомы могут периодически усиливаться, требуется постоянное лечение поджелудочной железы.
Кто чаще болеет панкреатитом?
Хотя воспалительный процесс возможен у любого человека, начиная с маленьких детей и заканчивая стариками, некоторые группы людей чаще страдают от острого или хронического панкреатита. Так, известно, что:
• Мужчины чаще болеют панкреатитом, чем женщины.
• Люди, у которых в семье есть родственники с диабетом или панкреатитом, также рискуют заболеть острой или хронической формой этой патологии.
• Пациенты, страдающие желчнокаменной болезнью, чаще других заболевают и панкреатитом.
Кроме того, факторами, предрасполагающими к воспалению поджелудочной железы, считаются сахарный диабет, высокие концентрации триглицеридов в плазме, аномалии строения поджелудочной железы, определенные аутоиммунные состояния, кистозный фиброз.
Часто возникает панкреатит при наличии ожирения, неумеренном потреблении алкогольных напитков и у курильщиков.
Осложнения панкреатита без лечения: симптомы
Обе формы панкреатита, если их своевременно не лечить, могут привести к осложнениям, которые включают сужение, закупорку желчевыводящих путей или протоков самой поджелудочной железы.
Возможны псевдокисты, фиброз тканей железы, развитие панкреонекроза – расплавление тканей железы с излитием ее соков с активными ферментами в брюшную полость, что провоцирует перитонит. Без немедленного хирургического лечения симптомы быстро нарастают, возможна гибель пациента.
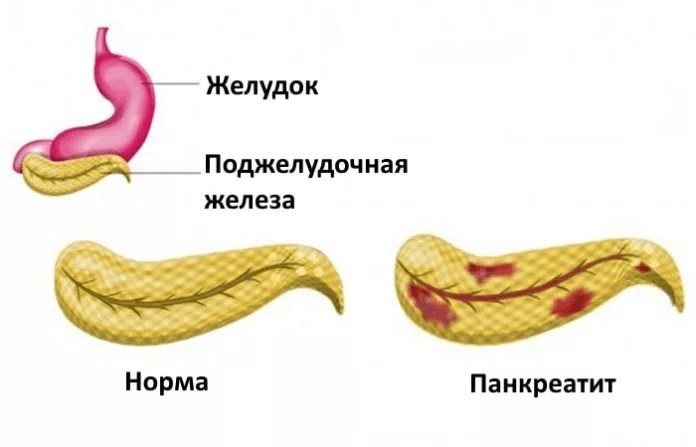
Повторные эпизоды острого воспаления в тканях железы, особенно не долеченные, могут вести к хроническому процессу.
Длительное нарушение работы железы и выделения пищеварительных ферментов приводит к нарушениям пищеварения, синдрому мальабсорбции и потере веса.
Панкреатит: симптомы и лечение у взрослых
Важно, чтобы каждый человек знал, как себя проявляет панкреатит: симптомы и лечение у взрослых могут различаться в зависимости от формы болезни.
Для острого процесса типична высокая температура, на фоне которой учащается сердцебиение и проступает холодный пот.
Возникает мучительная, острейшая боль в животе, которая может отдавать в спину или под ребра, она сопровождается повторной рвотой или тошнотой, которые не уменьшаются со временем. Обычно приступ возникает после переедания, приема острого или жирного, злоупотребления алкоголем.
Проявления хронического панкреатита в целом похожи, особенно при обострениях. Кроме того, типична постоянная боль подложечкой, вверху живота, которая провоцируется малейшими отклонениями от строгой диеты.
Также формируются диарея и потеря веса, что вязано с неспособностью поджелудочной железы синтезировать достаточное количество ферментов для расщепления и усвоения пищи.
Лечение поджелудочной железы
Если развился панкреатит, нужно немедленное лечение поджелудочной железы, чтобы как можно скорее подавить воспаление и нормализовать работу органа по производству пищеварительных ферментов.
При остром воспалении или в стадию обострения хронического процесса лучше лечиться в стационаре, под наблюдением врачей. Это поможет вовремя распознать возможные осложнения и устранить их.
Курс лечения может включать:
• Обезболивающие препараты, чтобы устранить мучительную боль, рвоту.
• Антибиотики, если причиной стало инфекционное воспаление.
• Внутривенное введение жидкостей – глюкозы, витаминов и солевых растворов, чтобы временно разгрузить пищеварение и дать поджелудочной железе отдых.
• Строгую диету на длительное время, что бы нормализовать работу органа, устранить отек протоков и воспалительные явления.
Если причиной панкреатита стали камни, блокирующие отток желчи или закупорившие проток поджелудочной железы, понадобится оперативное лечение.
В дальнейшем, по мере восстановления назначаются ферментные препараты, которые помогают организму получать достаточное количество питательных веществ из потребляемой пищи.
Новое в лечении
Самым мучительным симптомом при панкреатите, бесспорно, является боль. Ее трудно купировать, так как она плохо реагирует на обычные обезболивающие средства, помогают только опиаты.
Исследователи из Technical University of Munich определили причину столь сильных болевых ощущений – специфический фермент, влияющий на нервные окончании органа.
В ходе многолетних исследований ученые выявили этот специфический болевой медиатор – нейрональную синтетазу оксида азота (сокращенно nNOS), и начали разработку эффективных препаратов, которые его заблокируют.
В экспериментах на мышах ученые применили ингибитор nNOS, что позволило блокировать боль. Препарат на сегодня имеет статус экспериментального, но в ближайшее время планируются его клинические испытания.